Si tratas a niños en tu consulta, estoy seguro que en más de una ocasión te habrás encontrado con este tipo de patologías que tanto les limitan, que llegan de repente y que tanto asustan a las mamás y los papás. Y es que se trata de un dolor repentino, nunca antes sentido y que, para mayor preocupación, persiste en el tiempo sin una mejoría aparente.
Ahora como padre de dos hijos y, habiendo presenciado caídas y golpes de todo tipo, la verdad que es asombroso ver la capacidad de adaptación y recuperación de esos cuerpitos tan pequeños, y es que como se suele decir, parece que “los niños son de goma”. Pero aquí reside la gran preocupación en estos casos, estamos acostumbrados a ver cómo en 24-48h la mayor parte de los dolores (de intensidad leve-moderada) que sufren nuestros hijos e hijas simplemente desaparecen, se van sin dejar rastro ni lesión aparente. El problema llega cuando pasan los días y ese dolor no mejora, visualmente parece que está todo bien y puede hacer vida relativamente normal, pero no puede jugar con “normalidad” y sufre a la hora de entrenar su deporte favorito. Es entonces cuando toca acudir a su pediatra, puesto que consideramos que esto ya no es normal.
Pero volviendo a mi rol de fisioterapeuta, tras esa primera valoración por parte de pediatría y descartándose otras patologías, cuando nos llega esa derivación es posible que estadísiticamente nos encontremos ante una enfermedad de Sever (dolor en el talón) o un Osgood Schlatter (dolor en la rodilla) En un estudio retrospectivo realizado por Kujala UM, Kvist M y Heinonen O se observó que la prevalencia de la Enfermedad de Osgood‑Schlatter (OSD) fue del 21 % entre adolescentes deportistas y del 4,5 % en no deportistas (1) De forma más reciente, de Lucena GL, Gomes CDS y Guerra RO hallaron una prevalencia de la Enfermedad de Sever del 9,8 % en edades más tempranas (2).
No obstante, y continuando con el verdadero sentido de este blog, voy a profundizar un poco más acerca de las apofisitis o epifisitis descritas a día de hoy, ambas enmarcadas dentro de lo que conocemos como osteocondrosis. De manera global, el término osteocondrosis (del griego osteo = hueso y chondros = cartílago) se refiere a un grupo de trastornos que afectan el hueso en crecimiento, especialmente en sus centros de osificación secundarios.
- Se produce una alteración en la osificación endocondral, a menudo debida a microtraumatismos repetidos, trastornos vasculares locales o sobrecarga mecánica.
- Afecta tanto a epífisis, apófisis, como a otras zonas del hueso en desarrollo.
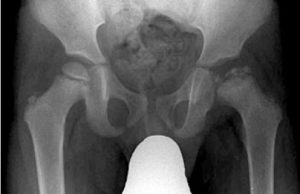
Entre los ejemplos clásicos de osteocondrosis encontraríamos la Enfermedad de Legg-Calvé-Perthes (cabeza femoral, ver imagen), Enfermedad de Köhler (escafoides tarsal), Enfermedad de Freiberg (cabeza del segundo metatarsiano) y Enfermedad de Scheuermann (cuerpos vertebrales).
Y, por otra parte, según Achar y Yamanaka (2019), la apofisitis se define como una lesión por tracción repetida en la inserción tendinosa del hueso en crecimiento, mientras que la osteocondrosis implica cambios degenerativos o isquémicos en centros de osificación epifisarios o apofisarios (3). Una vez aclarado esto, a continuación, nombraré algunas osteocondrosis y apofisitis o epifisitis no tan comunes que podremos encontrarnos en consulta, según su localización y edad de aparición:
- Enfermedad de Osgood-Schlatter. Tuberosidad tibial. 10-15 años.
- Enfermedad de Sinding-Larsen-Johansson. Rótula. 10-14 años.
- Enfermedad de Sever. Calcáneo. 8-12 años.
- Enfermedad de Legg-Calvé-Perthes. Cabeza femoral. 4-8 años.
- Enfermedad de Scheuermann. Cuerpos vertebrales (raquis dorsal) Adolescencia.
- Enfermedad de Köhler. Hueso navicular (pie) 3-7 años.
- Enfermedad de Iselin. Quinto metatarsiano.
- Enfermedad de Panner Capitellum (codo) 5-10 años.
- Osteocondritis disecante (OCD) Rodilla, codo, tobillo. 10-15 años.
- Enfermedad de Van Neck–Odelberg (ENV). Sínfisis isquiopubiana 5-10 años.
- Otras apofisitis según localización: EIAS, EIAI, isquiática, cresta ilíaca y trocánter mayor.
En la mayor parte de ellas el niño siente una aparición brusca y repentina del dolor, localizado y acompañado generalmente de una inflamación, no asociado a un traumatismo, limitación funcional y, en algunos casos, deformidad ósea incluso. Además, el niño suele referir que con la actividad física empeora. Entre los factores de riesgo asociados, destacan la actividad física intensa, microtraumatismos repetidos, predisposición genética y periodos de rápido crecimiento (4). Como podrás comprobar, a parte de las dos más frecuentes ya nombradas, nos podemos encontrar con alguna de ellas en consulta y es vital tenerlas en cuenta a la hora de realizar nuestro diagnóstico diferencial. Me gustaría destacar sobre todas ellas la Enfermedad de Iselin, ese dolor por tracción y avulsión del músculo peroneo lateral corto en la base del quinto metatarsiano. Y es que de primeras es posible que sospecháramos de una posible fractura de Jones, con dolor a la palpación, pero sin un traumatismo o esguince que la justifique, haciendo caer nuestra hipótesis inicial más previsible. Además, en la imagen ecográfica, nuevamente la epífisis de crecimiento ósea nos podría hacer dudar de si realmente hay una posible fractura y/o fisura.

¿Y qué tiene que decir la fisioterapia en todas estas patologías? Pues como es de suponer, mucho. La fisioterapia se postula como primera línea de intervención desde un enfoque conservador, ya que la gran parte de las enfermedades nombradas anteriormente con el tratamiento adecuado muestran mejorías notables y acaban resolviéndose con el paso de las semanas. Dicho tratamiento consistirá en primer lugar por una buena anamnesis y recogida de información en cuanto a las características y comportamiento del propio dolor, además de profundizar en la actividad física que realiza el niño y las posibles cargas de entrenamiento. En muchos casos será necesario de primeras reducir esa carga de ejercicio, modificando en la medida de lo posible la actividad deportiva. Controlar una primera fase proinflamatoria y dolorosa en consulta con diversas herramientas, para posteriormente reeducar al niño y su familiar o entrenador/a en la exposición gradual a la carga, la cual retomaremos progresivamente y respetando siempre el informe de dolor del niño.
David Velasco Borges
Miembro del Grupo de Investigación en el Estudio y Manejo Integral del Dolor de la Universidad Europea
Referencias bibliográficas
- Kujala UM, Kvist M, Heinonen O. Osgood-Schlatter’s disease in adolescent athletes. Retrospective study of incidence and duration. Am J Sports Med. 1985 Jul-Aug;13(4):236-41. doi: 10.1177/036354658501300404. PMID: 4025675.
- de Lucena GL, dos Santos Gomes C, Guerra RO. Prevalence and associated factors of Osgood-Schlatter syndrome in a population-based sample of Brazilian adolescents. Am J Sports Med. 2011 Feb;39(2):415-20. doi: 10.1177/0363546510383835. Epub 2010 Nov 12. PMID: 21076014.
- Achar S, Yamanaka J. Apophysitis and Osteochondrosis: Common Causes of Pain in Growing Bones. Am Fam Physician. 2019 May 15;99(10):610-618. PMID: 31083875.
- Micheli LJ, Fehlandt AF Jr. Overuse injuries to tendons and apophyses in children and adolescents. Clin Sports Med. 1992 Oct;11(4):713-26. PMID: 1423694.


